

はじめに
心房細動は、不整脈の中でも比較的よく見られる病態であり、医療従事者の皆さんには馴染み深いものかと思います。心不全患者において心房細動が発生することは決して珍しいことではありませんが、その背景や対応について理解を深めておくことは、患者の安全と予後に大きく関わります。
今回は、心不全に伴う心房細動の原因や看護のポイントについて、詳しく解説していきたいと思います。

心房細動とは、心房で異常な電気刺激が発生することにより、心房が不規則に収縮し、正常なポンプ機能が失われる不整脈のことを指します。
通常、心臓は4つの部屋(右心房、右心室、左心房、左心室)から成り立ち、それぞれが規則正しく収縮することで、全身に血液を送り出すポンプとして機能しています。
心房細動が発生すると、心房が細かく震えるように動き、正常な収縮ができなくなり、結果として心拍出量が低下してしまいます。
このように、心房細動は循環動態に影響を与えるため、特に心不全患者においては注意が必要な状態です。
心不全患者において心房細動が発生しやすい背景には、次の要因が関係しています。
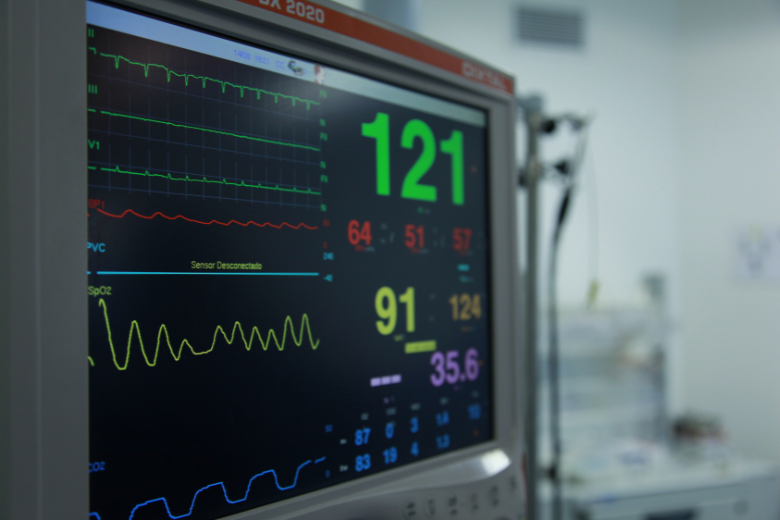
心不全患者に心房細動が発生した場合、以下の看護ポイントを押さえておく必要があります。
1. バイタルサインの変化に注意する
心房細動の発作中は、急激な血圧低下や頻脈が生じるリスクがあります。
バイタルサイン(血圧、心拍数、意識レベルなど)を速やかに観察し、異常があればすぐに医師へ報告することが重要です。
2. 治療に必要な物品の準備
心房細動が頻脈発作を伴う場合、カルディオバージョン(同期電気ショック)や薬物治療が必要になることがあります。看護師は医師の指示に対応できるよう、必要な物品を準備しておきましょう。
3. 血栓症の予防
心房細動が長時間続くと、血液が心房内に停滞し、血栓が形成されやすくなります。
特に48時間以上心房細動が持続した場合は、血栓症のリスクが高まるため注意が必要です。
慢性的な心房細動を認める患者では、左心房の拡大が進行し、胸部レントゲンで特徴的な所見が見られることがあります。
このような画像所見は、慢性的な心房細動を診断する際の重要な手がかりとなります。
日常的に胸部レントゲンの所見を確認する習慣をつけておくと、早期発見につながるかもしれません。
心房細動は、正常な心房収縮が失われることで心拍出量が低下し、血圧低下や循環動態の破綻を引き起こすリスクがあります。
心不全患者では、心房細動が発生しやすく、その対応には迅速かつ的確な看護が求められます。
今回の記事が、心不全に伴う心房細動についての理解を深め、患者の安全管理に役立てば幸いです。
看護師として適切なケアを行い、患者のQOL向上に貢献していきましょう。