

PCPS(経皮的心肺補助装置)は、生命の危機にある患者さんの循環や呼吸を補助する高度な医療機器です。しかし、その運用には高度な知識と観察力が求められます。
特に、機器の設定や全身状態のモニタリングは看護師の重要な役割です。
本記事では、PCPSの仕組みやリスク、観察ポイントについて詳しく解説します。
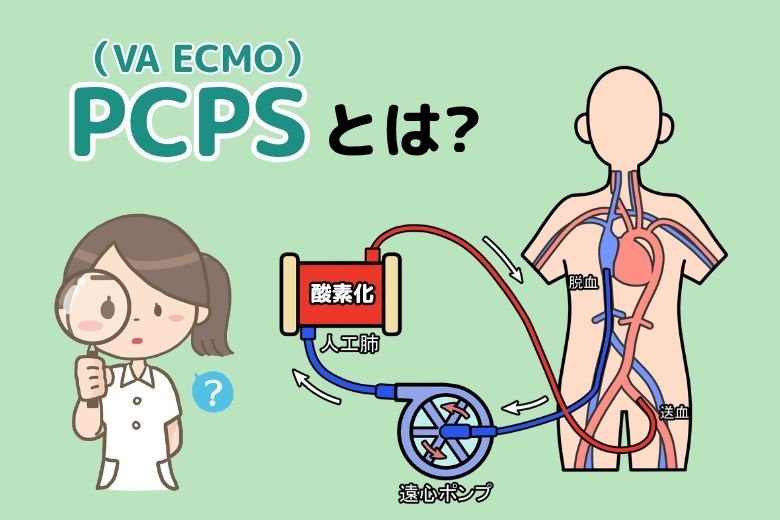
PCPSは、足の付け根の動脈と静脈にカニューレを挿入し、静脈血を人工肺で酸素化して動脈に送り返す装置です。この装置を用いることで、心肺機能が著しく低下した患者さんにも酸素化された血液を供給することが可能です。
PCPSは、通常の血流とは逆方向に血液を送り出します。この結果、患者さんの心臓が送り出す血流とPCPSの血流がぶつかる「ミキシングゾーン」が発生します。この現象が心臓に負荷をかけ、場合によっては患者さんの状態を悪化させる可能性があります。
• 心負荷の増大:PCPSの血流が心臓の収縮を阻害し、心負荷を増大させることがあります。
• 左心不全のリスク:心臓の動きが弱い患者さんでは、血流の競合が原因で肺水腫や左心不全を引き起こす可能性があります。

ミキシングゾーンがどの位置にあるかは、患者さんの循環動態を評価するうえで重要です。この位置を把握することで、心負荷が過剰になっていないかを確認できます。
看護師がチェックすべき主な指標は次のとおりです:
• 心エコー:心臓の動きやミキシングゾーンの位置を確認します。
• SVO₂(静脈血酸素飽和度):全身の酸素供給状況を把握します。
• 乳酸値:組織の酸素不足を示す指標として重要です。
• 尿量:腎機能や循環動態を反映する指標です。
患者さんの全身状態を常にモニタリングし、少しの変化も見逃さないようにすることが求められます。心臓への負荷や循環の安定性を評価し、異常を早期に発見して対応することが重要です。
PCPSは血液を機械的に回収するため、赤血球に負担をかけることがあります。過剰な血液回収が行われると、赤血球が破壊され「溶血」が発生します。溶血により放出されたヘモグロビンが体内で以下の問題を引き起こします:
• 尿の色や量の確認:ヘモグロビン尿を早期に発見するために、尿の観察を徹底します。
• ハプトグロビン製剤の投与:遊離ヘモグロビンを除去し、腎機能へのダメージを軽減します。
※ハプトグロビンは溶血が起きた場合にヘモグロビンを回収して肝臓に運び、再利用する働きがありますが、過剰な溶血の際には追いつけなくなっています。
• 適正な血流量の維持:機械の設定を適切に行い、溶血を予防します。
腎機能障害の兆候をいち早く察知し、迅速に対応することが患者さんの予後を改善する鍵となります。

PCPSは短期間での救命措置として有用ですが、長期使用には以下のリスクがあります:
PCPSの使用は4~7日間が一般的です。長期使用は身体に負担をかけるため、あくまで一時的な循環補助装置として使用されることが多いです。

PCPSを使用する患者さんを担当する際、看護師は以下のポイントに注意を払う必要があります:
PCPS(VA ECMO)は、呼吸や循環動態が不安定な患者さんに対して強力な補助を提供する医療機器です。しかし、その使用には心負荷の増加や溶血、炎症反応といったリスクが伴います。
看護師として、機械の管理や患者さんの全身状態の観察を徹底することが、患者さんの安全を守り、治療効果を高めるために不可欠です。
専門知識を深め、患者さんに最善のケアを提供できるよう努めていきましょう。