
急性膵炎とは、膵臓が分泌する膵液に含まれる消化酵素が何らかの原因で膵臓内部で活性化し、自己消化を引き起こすことで発症する疾患です。この病態は膵臓に強い炎症を引き起こし、場合によっては全身に影響を及ぼします。
膵液にはアミラーゼ、膵リパーゼ、トリプシン、キモトリプシンといった消化酵素が含まれていますが、特にタンパク質分解酵素であるトリプシンやキモトリプシンが急性膵炎に関与しています。
膵炎の多くは適切な治療によって回復しますが、重症化すると膵臓の壊死や全身性炎症反応症候群(SIRS)、播種性血管内凝固症候群(DIC)、多臓器不全(MODS)などを引き起こし、命に関わる事態に至ることがあります。
重症膵炎の死亡率は約10%とされ、早期診断と治療が極めて重要です。
急性膵炎は主に次の2つの原因によって引き起こされます。
急性膵炎の約40%を占めており、特に男性に多くみられます。過剰なアルコール摂取が膵炎を引き起こすメカニズムは完全には解明されていませんが、以下の要因が考えられています。
• オッディ括約筋のけいれん:総胆管や膵管の出口を塞ぐことで膵液の流出を妨げます。
• 膵液の流出障害:膵液が膵臓内に停滞し、消化酵素が活性化されることで炎症が起こります。
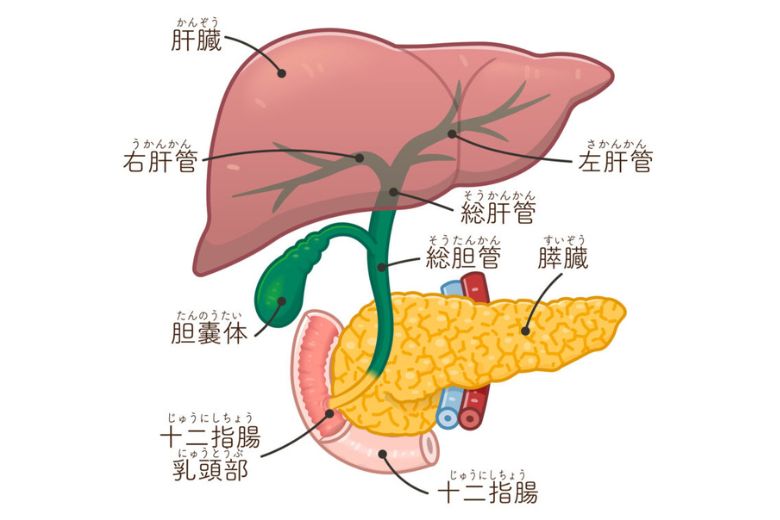
※オッディ括約筋は総胆管・膵管から十二指腸への出口に存在し、十二指腸内の消化液を逆流させない働きをしています。
急性膵炎の約20%を占めており、女性に多いとされます。胆石が総胆管や膵管の合流部を塞ぎ、膵液の流れを妨げることで膵臓内部で消化酵素が活性化します。
その他の原因には以下のものがあります。
• 高脂血症
• 高カルシウム血症
• 薬剤性膵炎(特定の薬剤の使用によるもの)
• 外傷性膵炎(膵臓への直接的な外傷によるもの)
• 内視鏡的逆行性胆道膵管造影(ERCP)による医原性膵炎

急性膵炎の診断には以下の3つの項目のうち2つ以上を満たすことが必要です。
診断後は、発症から72時間以内が最も重症化しやすいため、48時間以内に繰り返し重症度を評価することが推奨されています。
急性膵炎重症度判定基準があります。複雑なので看護師が細かく覚えておく必要はありませんが、医師のカルテなどを読み解く際にそういった基準があることを知っておくと病態理解に役立ちます。
患者さんは重症化してきているのか、改善傾向にあるのか、重症例では死亡率も高くなるので、スコアを読み解くことで患者さんが今どのような状況にあるのかを知る手掛かりになるので、頭の片隅に置いておくとよいでしょう。
| 重症度判定基準 | 重症度スコア | |
| 予後因子① | ショック、呼吸困難、神経症状、重症感染症、出血傾向 、Ht≦30%等 | 各2点 |
| 予後因子② | Ca≦7.5mg/dL、FBS≧200mg/dL、 PaO2≦60mmHg等 | 各1点 |
| 予後因子③ | SIRS診断基準における陽性項目数≧3 年齢≧70歳 | 2点 1点 |
(厚生労働省ホームページより抜粋)
• 抗生剤投与:感染予防のために行われます。
• タンパク質分解酵素阻害薬:膵酵素の活性化を抑制します。
• 経腸栄養の早期開始:腸管機能を維持し、全身状態の改善を目指します。
• 持続的血液ろ過透析法(CHDF):重症例では、全身の炎症を抑えるために実施されます。
看護師が注意すべきポイント
急性膵炎は、適切な治療を受ければ回復可能な疾患ですが、重症化すると全身の臓器に影響を及ぼし、生命の危険を伴うこともあります。そのため、早期診断と治療が不可欠です。
看護師は、患者さんの重症度を正確に把握し、適切な治療が提供されているかを確認することが重要です。また、患者さんの痛みや不安に寄り添い、治療をサポートする看護ケアを通じて、早期の回復を目指しましょう。