

カリウムは人体にとって重要なミネラルであり、以下のような役割を担っています。
血液中のカリウム濃度は通常 3.5~5.0mEq/L に保たれています。この値が 3.5mEq/L未満 になると、低カリウム血症と診断されます。
低カリウム血症の原因は大きく 3つ に分けられます。
食事からのカリウム摂取が不足すると、低カリウム血症を引き起こす可能性があります。背景として、以下のようなケースが考えられます。
• 食欲不振 や 偏食
• 絶食中の輸液管理(カリウム含有量が少ない輸液を使用)
• 一人暮らしの高齢者や認知機能の低下した患者
カリウムは尿だけでなく 下痢や嘔吐 によっても体外に排出されます。特に、以下のような疾患や薬剤使用が関連します。
| • 潰瘍性大腸炎 | • ループ利尿薬の使用 |
| • 原発性アルドステロン症 | • 腎血管性高血圧症 |
| • 下剤の乱用 | • クッシング症候群 |
| • Bartter症候群 | • 偽性アルドステロン症 |
細胞膜には ナトリウム-カリウムポンプ が存在し、カリウムを細胞内外でバランス良く調整しています。しかし、以下のような要因によってカリウムが細胞内へ移動し、血中カリウム濃度が低下することがあります。
• インスリン投与
• アルカローシス
• β2刺激薬(ドブタミン、テオフィリンなどの吸入薬)
低カリウム血症の原因を特定するためには、患者の 下痢・嘔吐の有無、尿量、使用薬剤、食事摂取状況 などを確認することが重要です。
低カリウム血症の症状は 筋肉や心臓に関連するものが多い です。
• 脱力感、筋力低下
• 腸蠕動の低下(便秘)
• 知覚異常(しびれなど)
• 不整脈
• 高度な低カリウム血症では呼吸筋麻痺
• 多尿による脱水症状
特に 心電図の変化 に注意が必要です。カリウム濃度が 3.0mEq/L以下 になると、以下のような 不整脈 が出現しやすくなります。
• T波の低下
• ST低下
• QT時間の延長
• 重度の場合は致死性不整脈
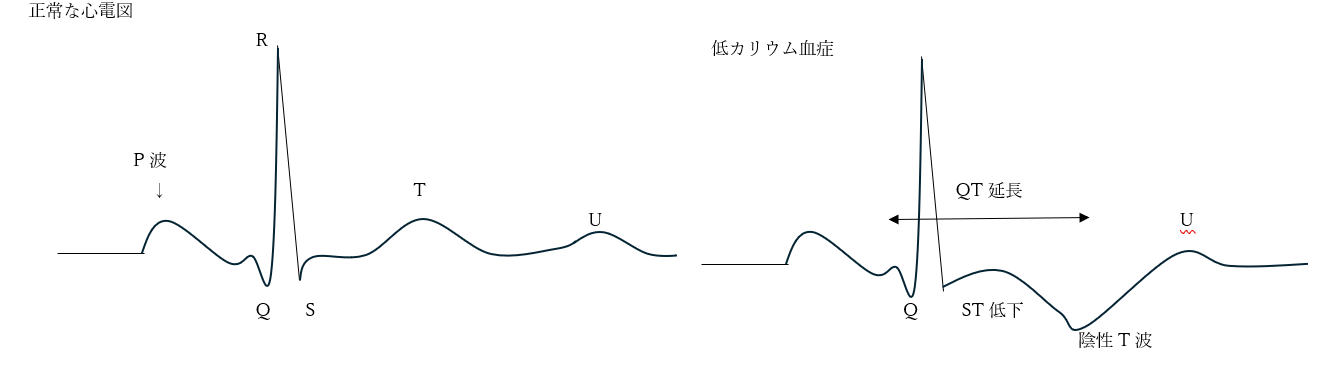
日常的に患者の心電図をモニターしている看護師が早期発見することが重要となります。
治療の基本は カリウムの補充 ですが、原因に応じたアプローチも重要です。
• KCL(塩化カリウム)
• ソルデム3A
※ 点滴でのカリウム投与は 急速投与を避けることが重要 です。
• アスパラカリウム
• グルコン酸カリウム
• カリウム保持性利尿薬(スピロノラクトンなど) の使用
カリウム補充でも改善しない場合は マグネシウムの補充 を考慮します。低カリウム血症の患者の多くは 低マグネシウム血症 を合併していることがあるためです。
カリウム濃度が 3.0mEq/L以下 になると、心電図に異常が現れる可能性が高くなります。
• T波の低下やST低下がないか確認
• 不整脈の有無を常にチェック
• 脱力感や筋力低下の有無
• 便秘や腸蠕動低下の観察
• 呼吸筋麻痺の兆候(呼吸苦など)
カリウムの補充療法を行う際には、
• 急速投与を避ける(点滴速度を遵守)
• 腎機能を確認しながら投与(腎機能が低下しているとカリウム排泄が低下)
• 過剰補正に注意(高カリウム血症のリスクも考慮)
• カリウムを多く含む食品の摂取(バナナ、ホウレン草、芋類など)
• 利尿薬の服用時はカリウム補充の必要性を説明
• 過度な下剤使用のリスクについて教育
• 低カリウム血症は不整脈を引き起こすリスクがあるため、心電図の変化に注意が必要。
• 原因は「摂取不足」「体外への喪失」「細胞内への移動」に分けられる。
• カリウム補充の際は急速投与を避け、腎機能を確認しながら慎重に行う。
• 患者の状態変化を見逃さず、適切な対応を行うことが重要。
日々の看護業務の中で低カリウム血症のリスクを理解し、適切なケアを提供できるようにしましょう。